День боротьби з раком крові: навіщо ставати донором кісткового мозку
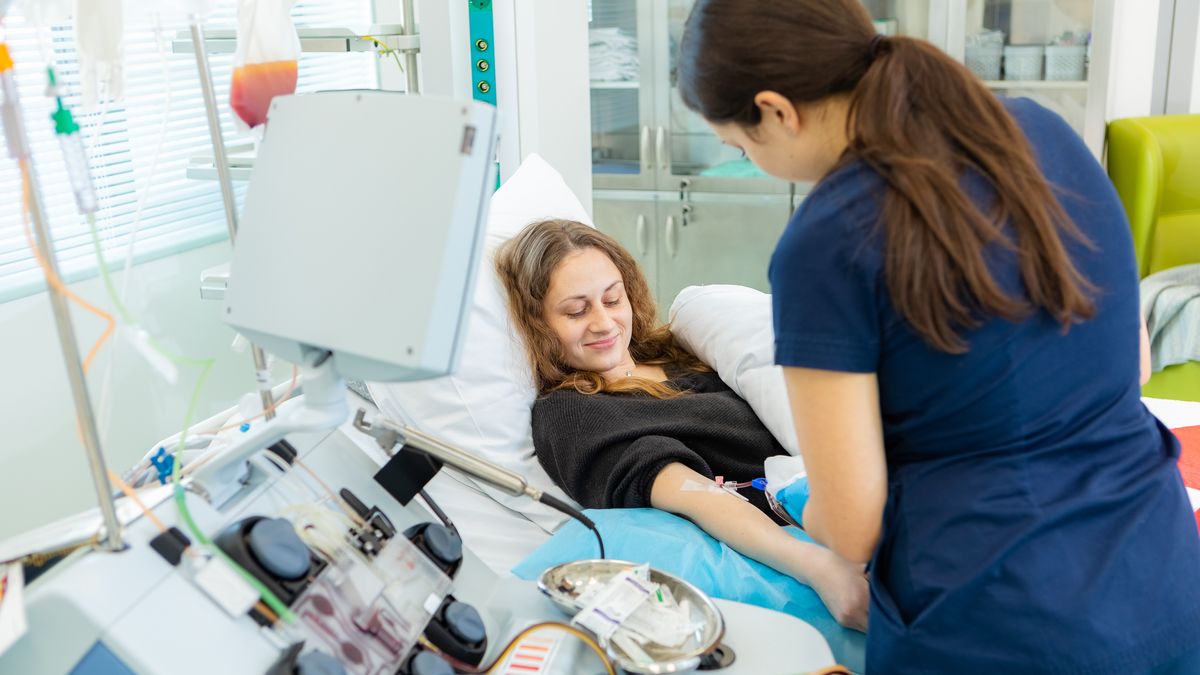 Фото: пресслужба фонду Inspiration Family
Фото: пресслужба фонду Inspiration Family
28 травня — Всесвітній день боротьби з раком крові. З цієї нагоди фахівці Global Medical Knowledge Alliance (GMKA) та Українського реєстру донорів кісткового мозку розповідають, як донорство рятує життя пацієнтів із новоутвореннями крові.
Що таке рак крові?
Раком крові називають пухлини кровотворення, які зазвичай не є окремою масою клітин, як це буває при інших видах раку. Натомість це множинні аномальні клітини, які неконтрольовано розмножуються в кістковому мозку, заміщують його здорові клітини або залучають лімфатичні вузли, знищуючи їхню структуру. Цей стан порушує нормальне функціонування кісткового мозку або лімфоїдної системи. Він потребує складного поетапного лікування, часто з проведенням трансплантації кісткового мозку.
До типів раку крові відносять:
- Лімфопроліферативні захворювання: гострі та хронічні лімфолейкемії, лімфоми, плазмоклітинні новоутворення.
- Мієлопроліферативні неоплазії: гостра та хронічна мієлоїдна лейкемія, справжня поліцитемія, есенціальна тромбоцитемія, первинний мієлофіброз.
- Мієлодиспластичні синдроми.
- Змішані мієлодиспластичні/мієлопроліферативні синдроми.
Поміж цих захворювань у дітей найчастіше зустрічається гостра лімфобластна лейкемія, а у дорослих — гостра мієлоїдна і хронічна лімфоцитарна лейкемія.
За даними Національного канцер-реєстру, у 2023 році в Україні виявили:
- 2663 випадки лейкемії (192 — у дітей 0-17 років);
- 661 — лімфом Ходжкіна (46 — у дітей);
- 2122 — неходжкінських лімфом (22 — у дітей);
- 881 — множинної мієломи.
Які перші симптоми раку крові?
 Ольга Костенчак-Свистак Гематологиня, кандидатка медичних наук, експертка GMKA
Ольга Костенчак-Свистак Гематологиня, кандидатка медичних наук, експертка GMKAГематологиня та експертка GMKA Ольга Костенчак-Свистак розповіла, на які симптоми варто зважати, щоб вчасно звернутися до лікаря, якщо вони не зникають упродовж тривалого часу:
- слабкість і втома, що залишаються навіть після відпочинку;
- пітливість, особливо вночі, з потребою заміни одягу;
- підвищення температури тіла до 38 градусів і вище без ознак інфекції, яке триває більш як 14 днів;
- збільшення лімфатичних вузлів, яке не пов'язане з нещодавньою інфекцією;
- схильність до спонтанного утворення синців;
- немотивовані носові кровотечі, кровоточивість ясен, тривале загоєння невеликих порізів і ран;
- втрата ваги тіла без причини;
- часті інфекції.
Якщо є зазначені симптоми, слід обов'язково звернутися до сімейного лікаря, щоб визначити подальшу тактику дій.
Як лікується рак крові?
Існують різні типи пухлин крові, тому тактику лікування обирають з урахуванням типу захворювання, його стадії та стану кожного окремого пацієнта. Міністерство охорони здоров'я України затвердило такі основні методи лікування:
- хімієтерапія і променева терапія — блокують розмноження та знищують клітини раку;
- таргетна терапія — пригнічує ріст та поширення раку;
- імунотерапія — "навчає" імунну систему пацієнта розпізнавати та знищувати ракові клітини;
- трансплантація стовбурових клітин — відновлює нормальне кровотворення після високоінтенсивної хіміє- або променевої терапії, а також, у випадку алогенної трансплантації, донорські лімфоцити можуть атакувати залишкові патологічні клітини пухлини.
Що таке трансплантація кісткового мозку?
Трансплантація кісткового мозку або трансплантація гемопоетичних стовбурових клітин — це спосіб відновити правильну роботу кісткового мозку шляхом його заміщення здоровими стовбуровими клітинами.

Є два типи трансплантації кісткового мозку:
- Аутологічна — коли пацієнт отримує власні стовбурові клітини крові після їхнього попереднього забору та збереження в кріобанку.
- Алогенна — коли пацієнту переливають донорські стовбурові клітини від родича, неродинного донора або з пуповинної крові (рідко).
Трансплантацію кісткового мозку онкологи та гематологи зазвичай обирають для лікування агресивних, рецидивних або нечутливих до інших методів форм раку крові.
Ольга Костенчак-Свистак проходила стажування у Massachusetts General Hospital — найбільшій клінічній, освітній і науково-дослідній установі Гарвардської медичної школи, а також в одному з найстаріших госпіталів у США. Лікарка згадує, як трансплантацію кісткового мозку проводили американські колеги:
Я вперше в житті побачила, як проводили одночасну трансплантацію кісткового мозку та нирки. У пацієнта не було раку крові, однак пересадку кісткового мозку здійснили для того, щоб у майбутньому уникнути пожиттєвої імуносупресії. Такий підхід значно знижує ризик відторгнення органа й суттєво підвищує якість життя пацієнта.
Навіщо потрібен Реєстр донорів кісткового мозку?
 Наталія Ковган Менеджерка з комунікацій Українського реєстру донорів кісткового мозку
Наталія Ковган Менеджерка з комунікацій Українського реєстру донорів кісткового мозкуМенеджерка з комунікацій Українського реєстру донорів кісткового мозку (UBMDR) Наталія Ковган пояснює, що сумісність донора з реципієнтом визначається за генетичними характеристиками (HLA-маркерами), які мають максимально збігатися. Шанс знайти ідентичного "генетичного близнюка" — 1 до 20 000. Тому для ефективного пошуку сумісного донора потрібна якомога більша кількість людей у реєстрі.
Станом на травень 2025 року в Українському реєстрі донорів кісткового мозку зареєстровано 16 727 потенційних донорів. Але потрібно мати щонайменше один мільйон, щоб знаходити "того самого" сумісного для українців, які борються з раком крові, імунодефіцитами чи іншими складними захворюваннями, які потребують трансплантації кісткового мозку, — каже Наталія Ковган.

Пошук потенційного донора проводять лише серед зареєстрованих у базі людей, тому пацієнт вимушений очікувати "генетичного близнюка" та сподіватись, що такий знайдеться. На жаль, не всі пацієнти мають відповідного донора та достатньо часу для очікування, тому важливо постійно поповнювати реєстр донорів, щоби процес пошуку був швидким.
Як відбувається забір кісткового мозку в донорів?
Найчастіше, у 80 % випадків, забір гемопоетичних стовбурових клітин відбувається з крові донора. Людина отримує препарат, який стимулює вихід великої кількості стовбурових клітин у периферичну кров, після чого їх відбирають спеціальною системою. Така донація триває 3–5 годин.
Менш поширений метод, який триває близько години й проводиться під наркозом. Це забір стовбурових клітин кісткового мозку безпосередньо з тазової кістки донора.
Обидві процедури безпечні та не шкодять здоров'ю донора, не впливають на його подальше кровотворення чи репродуктивну функцію. Клітини, які передає донор (1–5 % від загальної кількості), відновлюються протягом кількох тижнів.
Є рідкісні побічні ефекти, що минають через кілька днів після завершення стимуляції кровотворення донора. Серед них — втома, біль у кістках тазу або попереку, відчуття ломоти в тілі або м'язовий дискомфорт.
Як відбувається трансплантація кісткового мозку реципієнту?
Лікар надсилає запит до UBMDR із даними HLA-типування пацієнта. Програма проводить пошук серед усіх зареєстрованих донорів — спочатку в українській базі, а якщо відповідного донора немає — у міжнародній системі, частиною якої є український Реєстр.
Спочатку пацієнт проходить хіміє- або променеву терапію для знищення клітин раку та пригнічення власної імунної системи. Якщо це аутологічна трансплантація (з власного кісткового мозку), перед терапією відбувається збір стовбурових клітин пацієнта. Після хіміє- або променевої терапії пацієнту внутрішньовенно вводять стовбурові клітини.
Процедура нагадує переливання крові. Для запобігання ускладненням пацієнт після трансплантації перебуває під ретельним наглядом лікарів.
Як стати донором кісткового мозку?
Перше, що потрібно, аби стати донором кісткового мозку, — бажання допомогти, стати комусь надією на життя.
Потенційним донором може бути будь-яка здорова людина у віці від 18 до 58 років, вагою понад 40 кг. Якщо ти вже є донором крові або її компонентів, скоріше за все можеш бути й донором гемопоетичних стовбурових клітин. Серед протипоказів — серйозні хронічні та аутоімунні захворювання, діабет, онкологічне захворювання в анамнезі, хвороби серця та нирок, гепатити B та С, ВІЛ.

Ольга Костенчак-Свистак долучилася до Реєстру донорів кісткового мозку два роки тому. Зараз вона чекає на дзвінок із повідомленням, що має сумісність із пацієнтом.
Працюючи з онкологічними пацієнтами, я розумію, наскільки складно підібрати донора і скільки це часу може зайняти. Водночас, наскільки просто стати донором, хоча люди й остерігаються цього через брак інформації. Я подумала, що також можу долучитися. Від мене, загалом, небагато потрібно, але це може врятувати чиєсь життя, — каже лікарка.
Щоб долучитися до Реєстру донорів, необхідно зареєструватися на сайті UBMDR. Реєстр відправить тобі тест-набір для самостійного забору ДНК. Потрібно взяти мазок клітин зі слизової щоки й надіслати зразок за адресою, яку надасть Реєстр. Пересилання, завдяки співпраці з Гуманітарною Новою поштою, буде безоплатним.
Потім зразок відправлять до Німеччини, де лабораторія визначатиме сумісність із реципієнтом. Вартість одного ДНК-тесту — 35 євро. Цю суму Реєстр покриває для людей віком 18–35 років, а старших за 35 років просять оплатити самостійно.
Реєстрація в базі UBMDR ще не означає, що людина одразу стає донором. Збіг може трапитись будь-коли після реєстрації — через декілька місяців, років або ніколи. Усе залежить від генетичних характеристик донора та потреб пацієнтів.
Стати донором можна до двох разів у житті. Це обмеження існує для безпеки донора і визначається міжнародними стандартами.
Важлива також анонімність: перед донацією донор не знає, для кого він дає клітини. Після донації донор може дізнатися стать, вікову категорію та країну реципієнта. Після цього донор та пацієнт можуть листуватись через реєстр UBMDR, також анонімно. Особиста зустріч можлива через два роки після проведення трансплантації кісткового мозку за згодою обох сторін. В Україні зараз планується перша зустріч українського донора з пацієнтом.
Український реєстр донорів кісткового мозку є частиною Міжнародного реєстру донорів. Якщо збіг стався між українським донором та іноземним пацієнтом, донору не потрібно нікуди їхати. Всі процедури відбуваються в Україні, у НДСЛ "Охматдит". Після забору клітини у спеціальному контейнері доставляють до країни пацієнта. Це повністю безпечно та відповідає медичним стандартам.
За час повномасштабного російського вторгнення в Україну вже були напрацьовані логістичні маршрути, які дозволяють доставляти клітини в будь-яку точку світу протягом 72 годин. Наразі вже дві українки стали донорками для іноземних пацієнтів.









